Los Trastornos Depresivos De La Infancia Y La Adolescencia. Principales, mate! Es un tema, como, mega importante, ¿sabes? Hablamos de la depresión en peques y adolescentes, que no es lo mismo que la de los adultos, ¿entiendes? Es un rollo complejo, con sus propios síntomas, causas y, claro, tratamientos. Vamos a desentrañar este lío, sin rollo, para que lo pilles al vuelo.
Desde el diagnóstico, que puede ser un poco lioso porque los chavales no expresan las cosas igual que los adultos, hasta los factores de riesgo, como la genética, el ambiente familiar o incluso el estrés del cole. También veremos cómo se trata, con terapia, medicamentos o una mezcla de ambas, dependiendo del caso.
¡Prepárate para un viaje alucinante al mundo de la salud mental juvenil!
Factores de Riesgo y Prevención: Los Trastornos Depresivos De La Infancia Y La Adolescencia. Principales
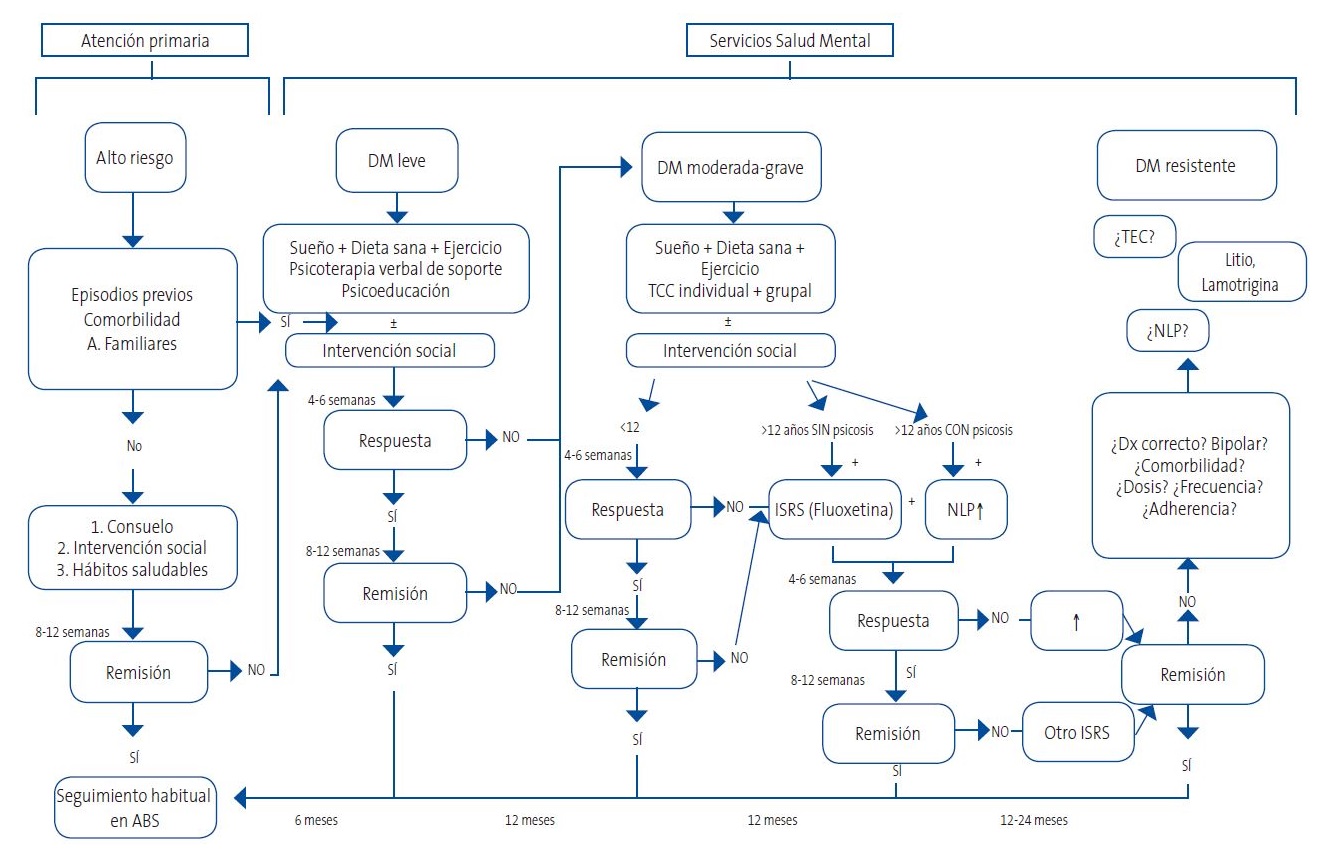
La comprensión de los factores de riesgo y la implementación de estrategias de prevención son cruciales para mitigar la incidencia de los trastornos depresivos en la infancia y la adolescencia. Identificar estos factores permite intervenciones tempranas y efectivas, mejorando el pronóstico y la calidad de vida de los jóvenes afectados. A continuación, se detallan algunos aspectos relevantes.
Factores de Riesgo Biológicos, Psicosociales y Ambientales
Es importante considerar que la depresión infantil y adolescente suele ser multifactorial, es decir, resulta de la interacción compleja de diversos factores. La identificación de estos factores permite diseñar intervenciones más precisas y efectivas.
- Biológicos:
- Historia familiar de depresión: La genética juega un papel significativo en la predisposición a la depresión. Si uno o ambos padres padecen o han padecido depresión, el riesgo para los hijos aumenta considerablemente.
- Desequilibrio neuroquímico: Alteraciones en los neurotransmisores como la serotonina y la dopamina pueden contribuir al desarrollo de la depresión.
- Trastornos médicos: Enfermedades crónicas o discapacidades pueden aumentar la vulnerabilidad a la depresión.
- Temperamento: Un temperamento naturalmente irritable o ansioso puede incrementar el riesgo.
- Predisposición genética: Estudios muestran una correlación entre genes específicos y la susceptibilidad a la depresión.
- Psicosociales:
- Abuso o negligencia: Experiencias traumáticas, como el abuso físico, emocional o sexual, son factores de riesgo importantes.
- Pérdida o separación: La muerte de un ser querido, el divorcio de los padres o la separación de figuras de apego significativas pueden desencadenar la depresión.
- Baja autoestima: Una percepción negativa de sí mismo y una falta de confianza en las propias capacidades contribuyen al desarrollo de la depresión.
- Problemas de adaptación escolar: Dificultades académicas, acoso escolar (bullying) o problemas de integración social incrementan el riesgo.
- Dificultades en las relaciones interpersonales: Aislamiento social, conflictos familiares o problemas de amistad pueden afectar la salud mental.
- Ambientales:
- Pobreza: Las dificultades económicas y la falta de recursos pueden generar estrés y aumentar el riesgo de depresión.
- Exposición a la violencia: Vivir en un entorno violento o inseguro puede tener un impacto negativo en la salud mental.
- Falta de apoyo social: La ausencia de una red de apoyo familiar, social o comunitario puede exacerbar la vulnerabilidad a la depresión.
- Eventos estresantes: Experiencias vitales negativas, como mudanzas, cambios escolares o problemas familiares, pueden actuar como desencadenantes.
- Escasez de recursos comunitarios: La falta de acceso a servicios de salud mental adecuados dificulta la detección y el tratamiento oportuno.
Impacto del Entorno Familiar en el Desarrollo de la Depresión
El entorno familiar juega un papel fundamental en el desarrollo de la depresión en niños y adolescentes. Un ambiente familiar cálido, seguro y de apoyo proporciona una base sólida para la salud mental, mientras que un ambiente disfuncional, caracterizado por conflictos, abuso o negligencia, aumenta significativamente el riesgo. La comunicación familiar, la calidad de las relaciones padres-hijos, y la presencia de un sistema de apoyo familiar adecuado son factores protectores cruciales.
Por el contrario, la falta de comunicación, los conflictos recurrentes, el rechazo o la sobreprotección pueden contribuir al desarrollo de síntomas depresivos. Un estilo parental autoritario o permisivo puede ser perjudicial, mientras que un estilo democrático y cálido promueve la salud mental.
Estrategias de Prevención Primaria
La prevención primaria se enfoca en reducir la incidencia de la depresión antes de que se manifiesten los síntomas. Tres estrategias clave son:
- Promoción de la salud mental en escuelas y comunidades: Implementación de programas educativos que promuevan la salud mental, la resiliencia y las habilidades de afrontamiento en niños y adolescentes. Esto incluye talleres, charlas y actividades que fomenten la autoestima, la comunicación efectiva y la resolución de conflictos.
- Fortalecimiento de las familias: Programas de apoyo familiar que promuevan la comunicación, la resolución de conflictos y la creación de un ambiente familiar positivo y seguro. Estos programas pueden incluir talleres para padres, terapia familiar y grupos de apoyo.
- Acceso a servicios de salud mental: Asegurar un acceso fácil y oportuno a servicios de salud mental para niños y adolescentes, incluyendo la detección temprana de síntomas depresivos y la intervención temprana.
Intervenciones Preventivas según el Nivel de Intervención
Las intervenciones preventivas pueden clasificarse según su nivel de alcance:
- Individual:
- Terapia individual: Psicoterapia enfocada en desarrollar habilidades de afrontamiento, mejorar la autoestima y la regulación emocional.
- Entrenamiento en habilidades sociales: Programas para mejorar las habilidades de interacción social y reducir el aislamiento.
- Familiar:
- Terapia familiar: Intervención que se enfoca en mejorar la comunicación, resolver conflictos y fortalecer las relaciones familiares.
- Talleres para padres: Educación para padres sobre la salud mental infantil y adolescente, incluyendo la identificación de señales de alerta y estrategias de apoyo.
- Comunitario:
- Programas de prevención en escuelas: Implementación de programas educativos que promuevan la salud mental y la resiliencia.
- Campañas de sensibilización: Difusión de información sobre la depresión infantil y adolescente para reducir el estigma y promover la búsqueda de ayuda.
- Desarrollo de recursos comunitarios: Creación de centros de apoyo y servicios de salud mental accesibles para la comunidad.
Intervención y Tratamiento
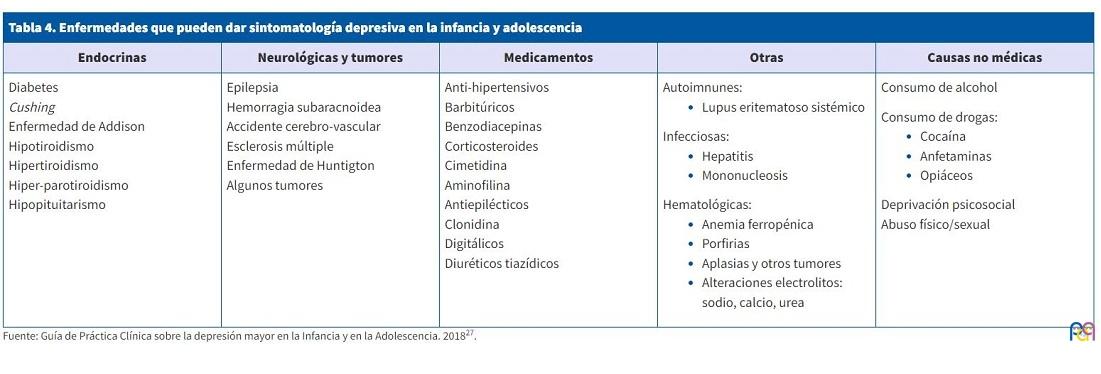
La intervención y el tratamiento de los trastornos depresivos en la infancia y la adolescencia requieren un enfoque multifacético que considere la edad, la gravedad de los síntomas y el contexto familiar y social del niño o adolescente. Existen diferentes opciones terapéuticas, cada una con sus propias ventajas y desventajas, que a menudo se combinan para lograr una mayor eficacia.
Comparación de Psicoterapia y Tratamiento Farmacológico
La psicoterapia, especialmente la terapia cognitivo-conductual (TCC), y el tratamiento farmacológico son los pilares del tratamiento de la depresión en niños y adolescentes. La TCC se centra en identificar y modificar patrones de pensamiento negativos y comportamientos disfuncionales que contribuyen a la depresión. El tratamiento farmacológico, por otro lado, utiliza antidepresivos para regular los neurotransmisores en el cerebro y aliviar los síntomas.
Mientras que la TCC proporciona herramientas a largo plazo para la gestión de la depresión, el tratamiento farmacológico ofrece un alivio más rápido de los síntomas, aunque puede tener efectos secundarios. La elección entre ambos, o su combinación, depende de la gravedad de la depresión, la respuesta del individuo al tratamiento y la preferencia del paciente y su familia.
En algunos casos, la psicoterapia es suficiente, mientras que en otros, la medicación es necesaria para estabilizar al paciente antes de que la terapia pueda ser completamente efectiva.
Beneficios y Limitaciones de la Terapia Familiar
La terapia familiar puede ser un componente valioso en el tratamiento de la depresión infantil y adolescente, ya que reconoce el impacto de la dinámica familiar en el bienestar del niño o adolescente. Los beneficios incluyen la mejora de la comunicación familiar, la resolución de conflictos y el fortalecimiento de los lazos afectivos. Sin embargo, la terapia familiar tiene limitaciones.
Puede ser ineficaz si la familia es disfuncional o no está dispuesta a participar activamente. Además, la atención puede desviarse del niño o adolescente si los problemas familiares son demasiado complejos o graves. El éxito de la terapia familiar depende en gran medida de la colaboración y el compromiso de todos los miembros de la familia.
Integración de Intervención Psicosocial y Tratamiento Farmacológico
En casos de depresión severa, la integración de la intervención psicosocial con el tratamiento farmacológico es fundamental para lograr una recuperación completa. La intervención psicosocial puede incluir la TCC, la terapia familiar, y el apoyo escolar y social. La medicación ayuda a estabilizar los síntomas, creando un entorno más propicio para que la psicoterapia sea efectiva. La combinación de ambos enfoques permite abordar tanto los aspectos biológicos como los psicosociales de la depresión, ofreciendo un tratamiento más holístico y efectivo.
Un ejemplo sería un adolescente con depresión severa que recibe antidepresivos para controlar sus síntomas mientras participa en TCC para aprender a manejar sus pensamientos y emociones negativas, además de recibir apoyo de su familia y escuela.
Ejemplo de Plan de Tratamiento para un Adolescente con Trastorno Depresivo Mayor
<table>
<tr>
<th>Objetivo</th>
<th>Intervención</th>
<th>Estrategia de Seguimiento</th>
</tr>
<tr>
<td>Reducir la intensidad de los síntomas depresivos (tristeza, pérdida de interés, etc.) en un 50% en 8 semanas.</td>
<td>Tratamiento farmacológico con antidepresivos (ej. sertralina), monitoreado por un psiquiatra.</td>
<td>Evaluación semanal de los síntomas mediante escalas de depresión (ej. CDRS-R). Ajustes de medicación según sea necesario.</td>
</tr>
<tr>
<td>Mejorar las habilidades de afrontamiento y la regulación emocional.</td>
<td>Terapia cognitivo-conductual (TCC) individual, enfocándose en técnicas de reestructuración cognitiva y resolución de problemas.</td>
<td>Tareas para casa, registro de pensamientos y emociones, sesiones semanales de terapia con revisión de progreso.</td>
</tr>
<tr>
<td>Mejorar la interacción familiar y el apoyo social.</td>
<td>Terapia familiar, enfocándose en la comunicación y la resolución de conflictos.</td>
<td>Sesiones familiares mensuales, tareas para mejorar la comunicación en casa.</td>
</tr>
<tr>
<td>Retorno a la escuela y participación en actividades sociales.</td>
<td>Coordinación con la escuela para proporcionar apoyo académico y social. Fomento de la participación en actividades extracurriculares.</td>
<td>Seguimiento del rendimiento académico y la participación social. Ajustes según sea necesario.</td>
</tr>
</table>
En resumen, colega, la depresión en niños y adolescentes es un tema serio, pero no imposible de abordar. Entender sus matices, desde los síntomas hasta las opciones de tratamiento, es clave para ayudar a los jóvenes a superar estos momentos chungos. Recuerda que buscar ayuda profesional es fundamental, no te cortes. Hay gente que te puede echar una mano, y eso mola un montón.
¡Ánimo!
